Hành động sai lầm khiến trẻ dễ gặp biến chứng do sởi
Sởi là bệnh truyền nhiễm có tốc độ lây lan nhanh, dễ bùng phát thành dịch. Một số sai lầm khi điều trị có thể khiến trẻ mắc sởi lâu khỏi, thậm chí dễ gặp biến chứng.
Sởi là bệnh truyền nhiễm rất dễ lây do virus sởi gây ra, dẫn đến phát ban và các triệu chứng giống như cúm. Bất kỳ ai cũng có thể mắc bệnh sởi, nhưng trẻ em là đối tượng bị ảnh hưởng nhiều nhất.
Theo Tổ chức Y tế Thế giới (WHO), năm 2023 có khoảng 107.500 ca nguy hiểm tính mạng do căn bệnh này trên toàn cầu, chủ yếu bao gồm trẻ em dưới 5 tuổi chưa được tiêm vaccine.
Để tránh lây bệnh cho người khác và cũng không gặp phải các biến chứng, trẻ mắc sởi nên tránh những điều dưới đây:
Không cách ly
Chia sẻ với Health Shots, TS Saima Shabnam, bác sĩ tư vấn khẩn cấp tại Bệnh viện PSRI (Ấn Độ), khuyến cáo trẻ mắc sởi cần được nghỉ học, cách ly với người khác để ngăn ngừa virus lây lan. “Tất cả thành viên trong gia đình nên tránh xa trẻ mắc bệnh trong ít nhất 4 ngày sau khi trẻ bị phát ban”.
Gia đình cũng nên cho trẻ đi khám để được kiểm tra xem liệu còn nguy cơ lây lan cho người khác không. Tự cách ly cũng sẽ giúp trẻ có thời gian nghỉ ngơi. Nghỉ ngơi càng nhiều càng tốt là điều rất quan trọng vì cơ thể cần năng lượng để chống lại virus.
Tắm rửa sai cách
Nhiều người cho rằng bệnh nhân sởi không nên tắm. Có thể tắm nếu bị mắc sởi, nhưng nên sử dụng nước ấm, vì nhiệt độ cao sẽ gây khó chịu. Cha mẹ cũng có thể thêm các thành phần như yến mạch vào nước để làm dịu cơn ngứa do phát ban khi tắm cho trẻ.
Ngoài ra, việc sử dụng xà phòng mạnh hoặc các sản phẩm chăm sóc da như kem dưỡng ẩm có thể gây kích ứng da do trẻ có làn da nhạy cảm. Vì vậy, nên sử dụng các sản phẩm dịu nhẹ, không có mùi thơm.
Ăn thức ăn cay, chua hoặc nhiều dầu mỡ
Các thực phẩm quá cay, có tính axit, nhiều dầu mỡ hoặc chiên có thể gây kích ứng cổ họng và khó tiêu. Các loại thực phẩm chua và có tính axit như trái cây họ cam quýt, giấm và cà chua có thể khiến miệng và cổ họng khó chịu hơn, đặc biệt là nếu có vết loét bên trong miệng.
Cha mẹ cũng không nên cho trẻ ăn đồ ăn quá lạnh hoặc quá nóng vì chúng có thể gây đau họng. Thực phẩm chế biến và đồ ăn vặt, thiếu chất dinh dưỡng thiết yếu, nên được thay thế bằng bữa ăn dễ tiêu hóa, nấu tại nhà, cung cấp cho cơ thể các loại vitamin và khoáng chất cần thiết để phục hồi.
Bỏ bữa
Trẻ mắc sởi thường cảm thấy chán ăn, bỏ bữa. Tuy nhiên, điều này không được khuyến khích, ngay cả khi trẻ không thèm ăn. Thời điểm này, cơ thể cần dinh dưỡng thích hợp để chữa lành và phục hồi. Do vậy, cha mẹ cần đảm bảo con được bổ sung đầy đủ thực phẩm lành mạnh mỗi ngày thay vì ăn thực phẩm siêu chế biến.












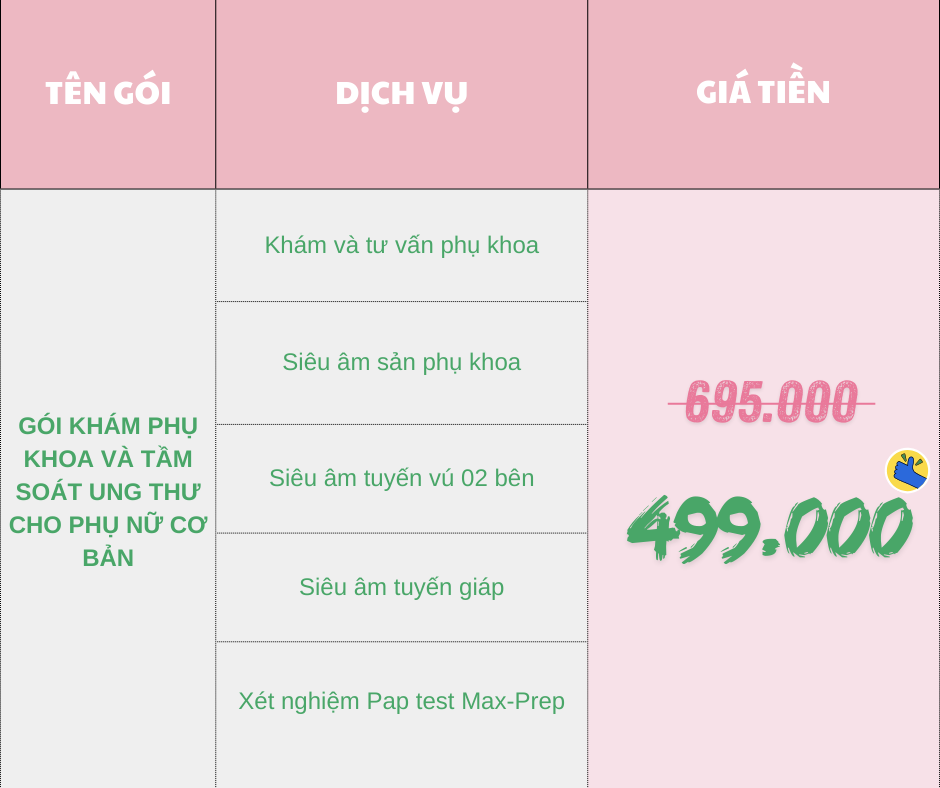 ƯU ĐÃI GIẢM GIÁ GÓI KHÁM PHỤ KHOA VÀ TẦM SOÁT UNG THƯ CHO PHỤ NỮ CHUYÊN SÂU trị giá 1.245.000 đồng, giảm còn 999.000 đồng.(Gói chuyên sâu bao gồm: Khám và tư vấn phụ khoa; Siêu âm sản phụ khoa; Siêu âm tuyến vú 02 bên; Siêu âm tuyến giáp; Combo Xét nghiệm Pap test Max-Prep – xét nghiệm HPV Genotype PCR; Soi tươi/huyết trắng)
ƯU ĐÃI GIẢM GIÁ GÓI KHÁM PHỤ KHOA VÀ TẦM SOÁT UNG THƯ CHO PHỤ NỮ CHUYÊN SÂU trị giá 1.245.000 đồng, giảm còn 999.000 đồng.(Gói chuyên sâu bao gồm: Khám và tư vấn phụ khoa; Siêu âm sản phụ khoa; Siêu âm tuyến vú 02 bên; Siêu âm tuyến giáp; Combo Xét nghiệm Pap test Max-Prep – xét nghiệm HPV Genotype PCR; Soi tươi/huyết trắng) LƯU Ý :
LƯU Ý :








 Giảm sức mạnh khi cầm nắm
Giảm sức mạnh khi cầm nắm
 Không cho trẻ tiếp xúc với gia cầm, ăn uống đủ chất, giữ ấm cơ thể
Không cho trẻ tiếp xúc với gia cầm, ăn uống đủ chất, giữ ấm cơ thể Bệnh cúm khiến trẻ mệt mỏi, biếng ăn, rối loạn tiêu hóa nên cần chế độ dinh dưỡng phù hợp. Trong thời gian bị bệnh, trẻ có thể bị mất nước và điện giải cần uống đủ nước mỗi ngày. Đồng thời bổ sung các loại vitamin, điện giải thông qua rau củ, trái cây như cam, quýt, chuối… có thể giúp ích cho quá trình hồi phục sức khỏe của trẻ.
Bệnh cúm khiến trẻ mệt mỏi, biếng ăn, rối loạn tiêu hóa nên cần chế độ dinh dưỡng phù hợp. Trong thời gian bị bệnh, trẻ có thể bị mất nước và điện giải cần uống đủ nước mỗi ngày. Đồng thời bổ sung các loại vitamin, điện giải thông qua rau củ, trái cây như cam, quýt, chuối… có thể giúp ích cho quá trình hồi phục sức khỏe của trẻ.