‘Đại dịch’ mới của phụ nữ
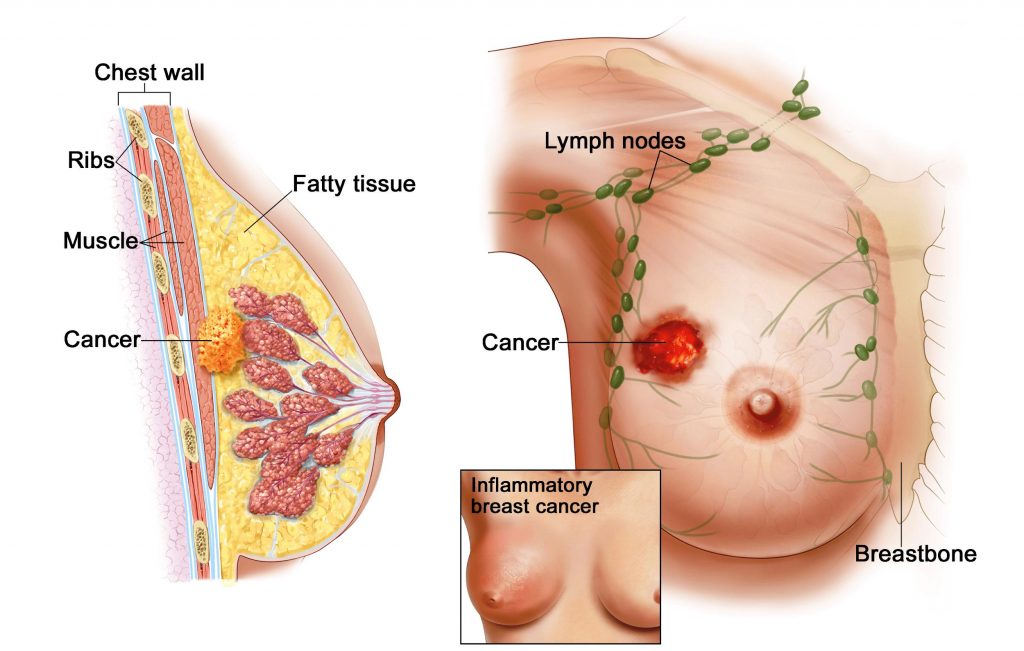
Theo thống kê mới nhất của Cơ quan nghiên cứu ung thư quốc tế, số ca bệnh ung thư vú đang có xu hướng gia tăng nhanh, đứng thứ 2 thế giới về số người mắc ung thư.
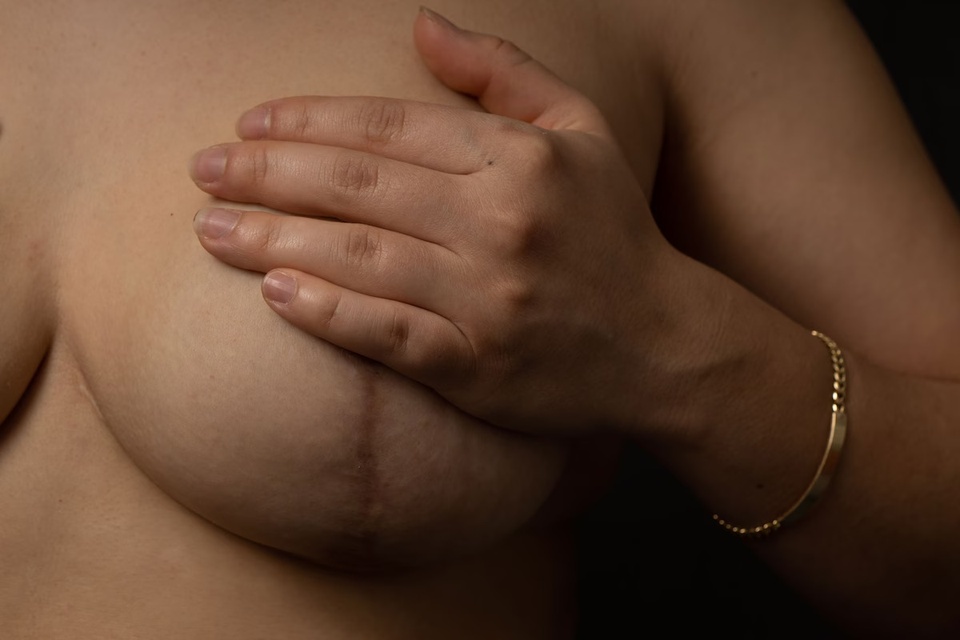 |
| Vết sẹo phẫu thuật ung thư vú trên ngực của một bệnh nhân. Ảnh: Washington Post. |
Vài năm trước, Kelsey Kaminky (Colorado, Mỹ) bất ngờ phát hiện mình có khối u ở ngực, nhỏ như một viên bi. Vì Kaminky còn trẻ, bác sĩ cho rằng khối u này lành tính và cô không cần làm xét nghiệm thêm.
“Nhưng cơ thể tôi đang bất ổn, tôi biết. Đó là lý do tôi khăng khăng yêu cầu chụp nhũ ảnh dù không cần thiết”, Kaminky, giờ đây đã 33 tuổi, chia sẻ với Washington Post.
Vài hôm sau, kết quả cận lâm sàng đã chứng tỏ nỗi lo của Kaminky đúng. Cô được xác định mắc ung thư vú ở tuổi 31, giai đoạn 1B, rất sớm.
Kaminky là một trong 4% trường hợp được xác định mắc ung thư vú ở phụ nữ dưới 40 tuổi trong năm 2022 tại Mỹ. Tuy nhiên, những trường hợp này đang dần phổ biển hơn.
Ngày một nhiều phụ nữ trẻ mắc ung thư vú
Theo thống kê mới nhất của Globocan, dự án thuộc Cơ quan nghiên cứu ung thư quốc tế, năm 2022, thế giới có 2,2 triệu bệnh nhân mắc ung thư vú, nhiều thứ 2 trong tổng số các loại ung thư được báo cáo (sau ung thư phổi).
Số ca tử vong được ghi nhận là 666.000, đứng thứ 4 (sau ung thư phổi, ung thư trực tràng và ung thư gan).
Tại Việt Nam, ung thư vú là căn bệnh ung thư có số người mắc nhiều nhất với 24.563 ca, chiếm 13,6% tổng số bệnh nhân được báo cáo. Về trường hợp tử vong, năm 2022, số lượng được báo cáo là 10.008, chiếm tỷ lệ 8,3%, đứng thứ 4 trong số ca tử vong gây ra do ung thư (sau ung thư gan, ung thư phổi và ung thư dạ dày).
Theo Washington Post, nhìn chung, tỷ lệ mắc ung thư vú ở phụ nữ dưới 40 tuổi là thấp. Thống kê năm 2019 cho thấy tỷ lệ mắc chỉ khoảng 25/100.000 người. Trong khi đó, tỷ lệ này ở nhóm tuổi 40-64 và 65-74 lần lượt là 229/100.000 và 462/100.000.
Một nghiên cứu công bố trong năm 2023 trên JAMA Network Open cho thấy ung thư đang gia tăng ở những người Mỹ trẻ tuổi (dưới 50 tuổi), đặc biệt là ở phụ nữ.
Trong khoảng thời gian 2010-2019, số ca được chẩn đoán mắc ung thư ở những người 30-39 tuổi tăng 19,4%. Mức tăng này ở nhóm tuổi 20-29 là 5,3%. Trong đó, ung thư vú chiếm số ca mắc cao nhất ở những người trẻ tuổi.
Tỷ lệ chẩn đoán ung thư vú giai đoạn cuối ở phụ nữ trẻ cũng đang tăng lên. Theo Hiệp hội Ung thư Mỹ, tỷ lệ này ở phụ nữ dưới 40 tuổi đã tăng khoảng 3% mỗi năm trong vòng 19 năm (2000-2019).
Bên cạnh đó, trong khi tỷ lệ tử vong ở nhóm phụ nữ lớn tuổi mắc ung thư vú giảm, tỷ lệ này ở nhóm phụ nữ trẻ lại không có nhiều biến chuyển tích cực.
“Chúng ta cần ngừng cho rằng tuổi còn trẻ sẽ không mắc ung thư vú. Nó thực sự đã được phát hiện ở nhiều phụ nữ trẻ và ảnh hưởng không nhỏ đến chất lượng cuộc sống của họ”, bác sĩ Debra Monticciolo, Trưởng khoa Chẩn đoán hình ảnh vú tại Trung tâm Y tế Dartmouth-Hitchcock (Mỹ), cho biết.
Bất chấp xu hướng trẻ hóa này, ngành y lại có rất ít lời khuyên cho phụ nữ trẻ về việc phát hiện sớm ung thư vú. Chụp nhũ ảnh sàng lọc chỉ được khuyến nghị cho phụ nữ ở nhóm tuổi 40-74 do các nghiên cứu cho thấy chúng không hiệu quả đối với phụ nữ trẻ.
Các chuyên gia cũng cho hay phụ nữ trẻ mắc ung thư vú phải chịu đựng nhiều áp lực về mặt tâm lý so với nhóm lớn tuổi hơn. Nhiều người đã suy sụp khi biết mình rơi vào nhóm thiểu số mắc bệnh. Một số người khác lại lo lắng về sự nghiệp, cuộc sống gia đình và việc sinh con.
So với phụ nữ lớn tuổi, những bệnh nhân trẻ cũng có nhiều khả năng tái phát ung thư vú hơn và phát hiện bệnh ở giai đoạn nặng hơn. “Mắc ung thư vú là điều rất kinh khủng với bất kỳ ai. Nó còn tệ hơn khi bệnh nhân đang ở độ tuổi rất trẻ”, ông William Dahut, Giám đốc Khoa học Hiệp hội Ung thư Mỹ, nhận định.
 |
| Kaminky bật khóc nhờ con trai cắt tóc sau khi kết thúc đợt hóa trị. Ảnh: Washington Post. |
Lý do ung thư vú trẻ hóa
Theo nhiều nghiên cứu, việc phổ biến tầm soát ung thư vú cho phụ nữ dưới 40 tuổi không mang lại lợi ích về mặt chi phí hay lợi ích lớn nào. Không những vậy, trong một số trường hợp hiếm gặp, nó còn có thể cho ra kết quả không chính xác, gây ảnh hưởng tâm lý nhiều người và khiến họ tiếp xúc với các tia xạ có hại cho sức khỏe một cách vô nghĩa.
Tuy nhiên, theo bác sĩ Monticciolo, tất cả phụ nữ trên 25 tuổi cần được đánh giá rủi ro bệnh ung thư vú. Những ai được phát hiện có nguy cơ cao hơn nên được khám sàng lọc thường xuyên.
Hiện, ngành y vẫn chưa tìm được những lý do chính xác cho việc trẻ hóa ung thư vú. Tuy nhiên, một số yếu tố có thể đưa ra là trì hoãn mang thai, có kinh nguyệt sớm và lối sống.
Theo bà Elizabeth Suh-Burgmann, Trưởng đơn vị Ung thư phụ khoa của Tổ chức chăm sóc sức khỏe Kaiser Permanente tại Bắc California (Mỹ), một yếu tố có thể góp phần gây ra tình trạng trẻ hóa ung thư vú là trì hoãn mang thai.
“Ngày càng có nhiều phụ nữ trì hoãn việc mang thai lần đầu. Tuy nhiên, mang thai lần đầu ở độ tuổi 35 hoặc muộn hơn là một yếu tố nguy cơ”, bà Suh-Burgmann cho biết.
Một giả thuyết cho rằng sau 35 tuổi, vú có khả năng phát triển và tích tụ các tế bào bất thường hơn. Những thay đổi ở vú xảy ra trong thời kỳ mang thai có thể đẩy nhanh quá trình phát triển của các tế bào bất thường đó thành ung thư, khiến nhiều người phát hiện mắc ung thư khi mới ở độ tuổi 40.
Mô vú dày cũng là một yếu tố nguy cơ khác. Ngoài ra, có kinh nguyệt sớm và mãn kinh muộn cũng là nguyên nhân kéo lùi độ tuổi ung thư vú vì ngực tiếp xúc với estrogen lâu hơn.
Bên cạnh đó, lối sống, chế độ ăn uống, chỉ số BMI, lượng rượu bia tiêu thụ và môi trường sống cũng có thể ảnh hưởng đến nguy cơ ung thư vú.
Di truyền là yếu tố nguy cơ gây ung thư vú, nhưng điều đó dường như không thúc đẩy xu hướng trẻ hóa độ tuổi ung thư vú. Bà cho biết hầu hết phụ nữ mắc ung thư vú khi còn trẻ không có nguy cơ di truyền.









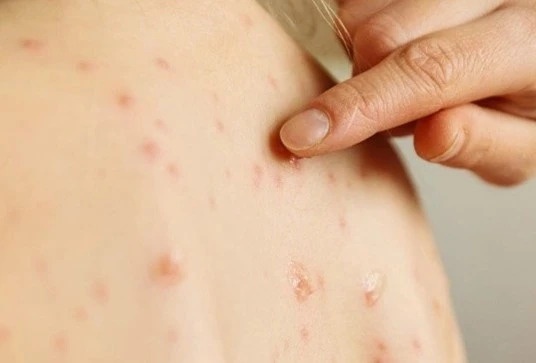

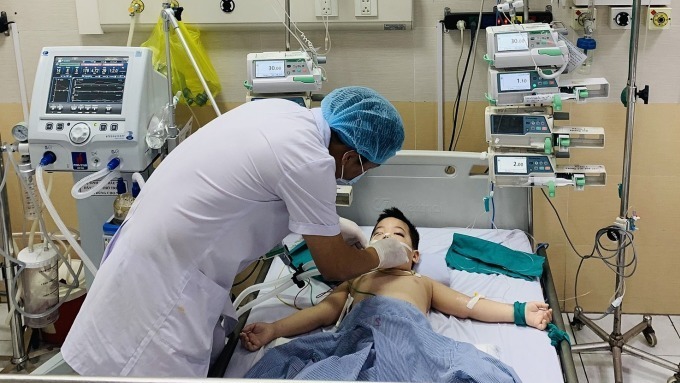





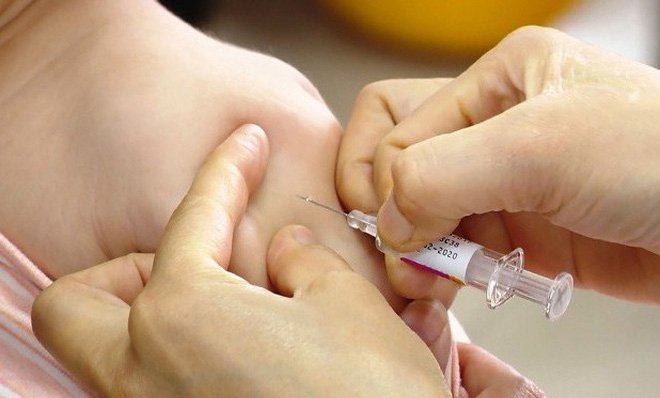

 Theo thống kê, tỷ lệ trẻ bị viêm màng não mô cầu khỏi bệnh hoàn toàn có thể lên đến 95% nếu được điều trị kịp thời. Bệnh có thể bắt đầu với triệu chứng sốt nhẹ và chuyển biến nhanh chóng, dẫn đến nhiễm khuẩn huyết, khiến trẻ tử vong chỉ sau vài giờ phát bệnh. Nếu phát hiện và điều trị bệnh muộn, trẻ có thể phải đối mặt với nhiều di chứng nặng nề do bệnh gây ra suốt đời. Tỷ lệ trẻ được chữa khỏi nhưng phải sống với các biến chứng của bệnh suốt đời lên đến 20% . Do đó, việc phát hiện sớm các triệu chứng và điều trị bệnh kịp thời có ý nghĩa quan trọng trong việc bảo vệ sức khỏe và an toàn cho trẻ.
Theo thống kê, tỷ lệ trẻ bị viêm màng não mô cầu khỏi bệnh hoàn toàn có thể lên đến 95% nếu được điều trị kịp thời. Bệnh có thể bắt đầu với triệu chứng sốt nhẹ và chuyển biến nhanh chóng, dẫn đến nhiễm khuẩn huyết, khiến trẻ tử vong chỉ sau vài giờ phát bệnh. Nếu phát hiện và điều trị bệnh muộn, trẻ có thể phải đối mặt với nhiều di chứng nặng nề do bệnh gây ra suốt đời. Tỷ lệ trẻ được chữa khỏi nhưng phải sống với các biến chứng của bệnh suốt đời lên đến 20% . Do đó, việc phát hiện sớm các triệu chứng và điều trị bệnh kịp thời có ý nghĩa quan trọng trong việc bảo vệ sức khỏe và an toàn cho trẻ.

 Từng bữa ăn, giấc ngủ hay ánh nhìn của mẹ đều được đội ngũ Bình An quan tâm như chính người thân trong gia đình.”
Từng bữa ăn, giấc ngủ hay ánh nhìn của mẹ đều được đội ngũ Bình An quan tâm như chính người thân trong gia đình.”